डायबेटिक रेटिनोपॅथी म्हणजे काय?
भारत 2010 पर्यंत सर्वात जास्त मधुमेही लोकसंख्या बनणार आहे. विविध स्त्रोतांनुसार भारतातील मधुमेही रुग्णांची लोकसंख्या 34 दशलक्ष आहे. मधुमेह असलेल्या व्यक्तीला इतर नेत्रविकारांमध्ये डायबेटिक रेटिनोपॅथी होण्याचा धोका असतो. आज तरुण आणि मध्यमवयीन प्रौढांमध्ये अंधत्व येण्याचे प्रमुख कारण म्हणजे डायबेटिक रेटिनोपॅथी. एखाद्या व्यक्तीला मधुमेह जितका जास्त काळ असतो, तितका मधुमेह रेटिनोपॅथी होण्याची शक्यता जास्त असते.
डायबेटिक रेटिनोपॅथीचे दोन प्रकार आहेत:
* नॉन-प्रोलिफेरेटिव्ह डायबेटिक रेटिनोपॅथी (NPDR)
*प्रोलिफेरेटिव्ह डायबेटिक रेटिनोपॅथी (PDR)
एनपीडीआर, ज्याला बॅकग्राउंड रेटिनोपॅथी असेही म्हणतात, हा डायबेटिक रेटिनोपॅथीचा प्रारंभिक टप्पा आहे आणि जेव्हा डोळयातील पडद्याच्या लहान रक्तवाहिन्यांना इजा होते आणि त्यातून रक्तस्त्राव होऊ लागतो किंवा डोळयातील पडदामधून द्रव बाहेर पडतो, परिणामी सूज येते (डायबेटिक मॅक्युलर एडीमा) आणि ठेवी तयार होतात. exudates म्हणून ओळखले जाते. मधुमेह असलेल्या बर्याच लोकांना कोणत्याही दृश्य लक्षणांशिवाय सौम्य NPDR विकसित होतो.
PDR मध्ये दृष्टी कमी होण्याचा सर्वात मोठा धोका असतो आणि विशेषत: प्रगत NPDR सह डोळ्यांमध्ये विकसित होतो. जेव्हा डोळयातील पडदा किंवा ऑप्टिक मज्जातंतूवरील लहान रक्तवाहिन्या अवरोधित होतात आणि परिणामी आवश्यक पोषक तत्वांची रेटिनाला उपासमार होते तेव्हा PDR उद्भवते. प्रतिसादात, डोळयातील पडदा अधिक रक्तवाहिन्या वाढवते (नियोव्हस्कुलायझेशन). दुर्दैवाने या नवीन वाहिन्या असामान्य आहेत आणि सामान्य रक्त प्रवाहाने डोळयातील पडदा पुन्हा भरू शकत नाहीत.
PDR मुळे खालीलपैकी कोणतेही एक होऊ शकते
विट्रीयस रक्तस्राव - वाढणाऱ्या रेटिनल रक्तवाहिन्या काचेच्या पोकळीत वाढतात आणि तुटतात. रक्तस्त्राव आणि परिणामी डाग दोन्ही दृष्टीमध्ये व्यत्यय आणू शकतात.
पारंपारिक रेटिनल डिटेचमेंट - काचेच्या आणि डोळयातील पडद्यावरील डाग टिश्यूमुळे डोळयातील पडदा विलग होतो.
ट्रॅक्शनल आणि रेग्मेटोजेनस रेटिनल डिटेचमेंट - डाग टिश्यू रेटिनामध्ये छिद्र किंवा फाटणे तयार करतात ज्यामुळे ते वेगळे होते.
निओव्हस्कुलर काचबिंदू - बुबुळावरील रक्तवाहिन्यांची असामान्य वाढ डोळ्यांमधून द्रवपदार्थाचा प्रवाह रोखते ज्यामुळे दाब वाढतो आणि ऑप्टिक नर्व्हला नुकसान होते.
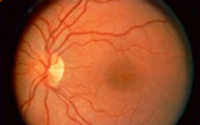
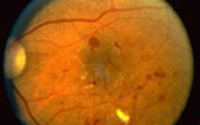
डायबेटिक रेटिनोपॅथीची लक्षणे कोणती?
सामान्यतः, सौम्य एनपीडीआर असलेल्या लोकांना कोणतेही दृश्य नुकसान होत नाही. दृष्टी कमी होण्याआधी डोळ्यातील बदल शोधण्याचा एकमेव मार्ग म्हणजे डोळयांची तपासणी करणे. मधुमेह असलेल्यांनी वर्षातून एकदा तरी डोळ्यांची तपासणी करावी. डायबेटिक रेटिनोपॅथीचे निदान झाल्यानंतर अधिक वारंवार परीक्षांची आवश्यकता असू शकते. पीडीआर असणा-या लोकांना लक्षणांच्या विस्तृत श्रेणीचा अनुभव येतो. ते कदाचित
गडद फ्लोटर्स पहा
मध्यवर्ती किंवा परिधीय दृष्टी कमी होणे अनुभव
व्हिज्युअल विकृती किंवा अस्पष्टतेचा अनुभव घ्या
तात्पुरती किंवा कायमस्वरूपी दृष्टी कमी होण्याचा अनुभव घ्या
डायबेटिक रेटिनोपॅथीचे निदान कसे केले जाते?
डायबेटिक रेटिनोपॅथीचे निदान बाहुली पसरवून आणि नेत्रदर्शक यंत्राद्वारे डोळ्याच्या आत पाहिल्यास केले जाते. जर एखाद्या नेत्ररोग तज्ज्ञाला डायबेटिक रेटिनोपॅथी आढळली, तर तो किंवा तिला फ्लोरेसिन अँजिओग्राफी नावाच्या चाचणीद्वारे रेटिनाची रंगीत छायाचित्रे मागवण्याची इच्छा असू शकते. या चाचणी दरम्यान, एक डाई हातामध्ये इंजेक्ट केला जातो आणि त्वरीत संपूर्ण रक्त प्रणालीमध्ये जातो. एकदा डाई रेटिनाच्या रक्तवाहिन्यांपर्यंत पोहोचल्यानंतर डोळ्याचे छायाचित्र घेतले जाते. डाई नेत्ररोग तज्ज्ञांना डाई गळत असलेल्या खराब झालेल्या रक्तवाहिन्या शोधू देतो.
डायबेटिक रेटिनोपॅथी टाळता येईल का?
डायबेटिक रेटिनोपॅथीसाठी सर्वात प्रभावी एकंदरीत रणनीती म्हणजे शक्य तितक्या प्रतिबंधित करणे. रक्तातील साखरेच्या पातळीचे कठोर नियंत्रण रेटिनोपॅथीमुळे दीर्घकालीन दृष्टीचे नुकसान लक्षणीयरीत्या कमी करेल. सुधारित निदान आणि उपचारांसह, रेटिनोपॅथी असलेल्या लोकांपैकी फक्त काही टक्के लोकांना गंभीर दृष्टी समस्या निर्माण होतात.
डायबेटिक रेटिनोपॅथी असलेल्या व्यक्तीसाठी सध्याचे उपचार पर्याय कोणते आहेत?
मधुमेह रेटिनोपॅथीच्या सुरुवातीच्या टप्प्यांमध्ये जळजळ समाविष्ट असल्याने, काही निवडक रूग्णांमध्ये इंट्राओक्युलर कॉर्टिकोस्टिरॉईड्सचा वापर करण्यात आला आहे. उपचाराच्या या प्रकारात दीर्घ-अभिनय कॉर्टिकोस्टिरॉइड (ट्रायॅमसिनोलोन एसीटोनाइड) वापरणे समाविष्ट आहे जे स्थानिक (थेंब) ऍनेस्थेसिया अंतर्गत अत्यंत लहान सुईद्वारे काचेच्या पोकळीत इंजेक्शन दिले जाते. या उपचारामुळे रेटिनाची सूज कमी होऊ शकते आणि डायबेटिक मॅक्युलर एडेमा असलेल्या रुग्णांमध्ये व्हिज्युअल तीक्ष्णता सुधारू शकते. तथापि, व्हिज्युअल पुनर्प्राप्ती मर्यादित असू शकते आणि उपचारानंतर प्रभाव फक्त 3 ते 6 महिने टिकू शकतो. अँटी-व्हस्क्युलर एंडोथेलियल ग्रोथ फॅक्टर ड्रग्स (ल्युसेंटिस, मॅक्युजेन आणि अवास्टिन) सारख्या इतर नवीन पद्धती मॅक्युलर एडेमा आणि नवीन वाहिन्या तात्पुरते कमी करण्यात यशस्वी ठरल्या आहेत. तथापि पुरेशा फोटोकोग्युलेशनसह एकत्रित केल्याशिवाय ते एकट्याने चांगले कार्य करत नाहीत.
डायबेटिक रेटिनोपॅथी असलेल्या रुग्णांना श्री रामकृष्ण नेत्रालय काय देते?
SRN येथे स्थापन करण्यात आलेले डायबेटिक आय युनिट मधुमेही रुग्णांना सतत काळजी पुरवते. यामध्ये रेटिनोपॅथी शोधण्यासाठी मधुमेहींची नियमित तपासणी केली जाते. लवकर रुग्ण आढळल्यास FFA आणि लेसर उपचारांद्वारे वैद्यकीयदृष्ट्या व्यवस्थापित केले जाऊ शकते, ज्यामुळे दृष्टी आणखी कमी होण्यास प्रतिबंध होतो. मॅक्युलर एडेमा आणि पीडीआर प्रकरणांमध्ये अॅव्हस्टिन आणि ल्युसेंटिस सारख्या अँटी VEGF औषधांचा वापर केल्याने आम्हाला खूप उत्साहवर्धक परिणाम मिळाले आहेत.
विट्रीयस हेमोरेज आणि ट्रॅक्शनल रेटिनल डिटेचमेंटमुळे दृष्टी कमी झाल्यामुळे नंतरच्या टप्प्यावर उपस्थित असलेल्या रुग्णांना विट्रेक्टोमीची आवश्यकता असते, आम्ही व्हीआर सर्जनला विट्रेओरेटिनल शल्यक्रिया करण्याचा अनुभव घेतला आहे.
श्री रामकृष्ण नेत्रालय येथे प्रक्रिया
फंडस कॅमेर्यासह फंडस फ्लोरेसिन अँजिओग्राफी (एफएफए) (कार्ल झीस मेडिटेक, जर्मनी)
पीआरपी (पॅन रेटिना फोटोकोग्युलेशन) आर्गॉन ग्रीन लेसर (आयरिस मेडिकल, यूएसए)
ग्रिड लेसर
क्रायोपेक्सी
ARMD व्यवस्थापन
PDT (फोटो डायनॅमिक थेरपी)
अँटी VEGF इंजेक्शन्स (ल्युसेंटिस आणि मॅक्यूजेन
स्क्लेरल बकलिंग
विट्रेक्टोमी
ट्रॉमा केअर